Suivez-nous sur les réseaux sociaux !
Sommaire du chapitre :
Dernières publications
Publications
Chapitre 11 – Item 238 : Souffle cardiaque chez l’enfant
I. Généralités sur les cardiopathies de l’enfant
II. Particularités de l’auscultation de l’enfant
III. Circonstances de découverte
IV. Clinique et examens complémentaires
V. Principales cardiopathies rencontrées en fonction de l’âge
VI. Les souffles anorganiques (ou fonctionnels ou « innocents »)
Situations de départ
18 Découverte d’anomalies à l’auscultation cardiaque.
19 Découverte d’un souffle vasculaire.
20 Découverte d’anomalies à l’auscultation pulmonaire.
26 Anomalies de la croissance staturo-pondérale.
39 Examen du nouveau-né à terme.
42 Hypertension artérielle.
43 Découverte d’une hypotension artérielle.
46 Hypotonie/malaise du nourrisson.
55 Pâleur de l’enfant.
160 Détresse respiratoire aiguë.
162 Dyspnée.
165 Palpitations.
166 Tachycardie.
178 Demande/prescription raisonnée et choix d’un examen diagnostique.
185 Réalisation et interprétation d’un électrocardiogramme (ECG).
230 Rédaction de la demande d’un examen d’imagerie.
231 Demande d’un examen d’imagerie.
265 Consultation de suivi d’un nourrisson en bonne santé.
296 Consultation de suivi pédiatrique.
308 Dépistage néonatal systématique.
335 Évaluation de l’aptitude au sport et rédaction d’un certificat de non-contre-indication.
Hiérarchisation des connaissances
| Rang | Rubrique | Intitulé | Descriptif |
|---|---|---|---|
| Diagnostic positif | Sémiologie cardiovasculaire chez l’enfant | ||
| Définition | Définition d’un souffle cardiaque organique et non organique | Fréquence en fonction de l’âge | |
| Examens complémentaires | Connaître les apports des examens de 1re intention devant un souffle de l’enfant | Radiographie thoracique, ECG, échocardiographie | |
| Étiologies | Orientation étiologique des souffles cardiaques | ||
I Généralités sur les cardiopathies de l’enfant
• ![]() La découverte d’un souffle cardiaque est une éventualité très fréquente chez l’enfant : il peut être soit organique (c’est-à-dire correspondant à une anomalie cardiaque anatomique sous-jacente), soit anorganique (dit aussi fonctionnel, c’est-à-dire sans anomalie cardiaque sous-jacente).
La découverte d’un souffle cardiaque est une éventualité très fréquente chez l’enfant : il peut être soit organique (c’est-à-dire correspondant à une anomalie cardiaque anatomique sous-jacente), soit anorganique (dit aussi fonctionnel, c’est-à-dire sans anomalie cardiaque sous-jacente).
• Un souffle précordial peut être diagnostiqué chez l’enfant dans plusieurs situations :
– un souffle en relation avec une malformation cardiaque congénitale, qui touche 1 % des enfants à la naissance ;
– chez le grand enfant surtout, un souffle fonctionnel, dit encore « anorganique », ou mieux « innocent » ou « normal », sans aucun substrat anatomique, et qui est rencontré au cours de l’enfance chez un tiers à la moitié des enfants d’âge scolaire ;
– rarement, un souffle en relation avec une cardiomyopathie ou une myocardite aiguë ;
– des cardiopathies acquises exceptionnelles chez l’enfant dans les pays occidentaux, où les valvulopathies rhumatismales ont totalement disparu.
• L’âge permet d’emblée d’orienter vers une cause organique ou fonctionnelle : 90 % des souffles chez le nourrisson sont organiques et 50 % chez l’enfant d’âge scolaire sont fonctionnels.
II Particularités de l’auscultation de l’enfant
• L’auscultation n’est pas toujours facile chez le petit enfant car le cœur est rapide et l’auscultation est souvent gênée par les cris, les pleurs et l’agitation. Il est nécessaire de connaître les petits moyens pour distraire l’enfant : jouets, sucette, etc.
• Un stéthoscope pédiatrique est utilisé.
• Le rythme cardiaque de l’enfant est rapide et souvent irrégulier, car l’arythmie sinusale respiratoire, physiologique, peut être très marquée. En cas de doute, un ECG doit être réalisé.
• Un dédoublement du 2e bruit (DB2) le long du bord sternal gauche, variable avec la respiration, est fréquent et physiologique. En revanche, un DB2 large et fixe est anormal (communication interatriale ou bloc de branche droite).
• Une accentuation du 2e bruit le long du bord sternal gauche peut correspondre soit à une hypertension artérielle pulmonaire (HTAP), soit à une malposition des gros vaisseaux (position antérieure de l’aorte)
• Un 3e bruit ou B3 est fréquent à l’apex chez l’enfant (50 % des cas) ; il est physiologique.
• La constatation d’un bruit surajouté de type clic n’est pas exceptionnelle chez l’enfant, il s’agit :
– soit d’un clic mésosystolique apexien (foyer mitral) de prolapsus mitral ;
– soit d’un clic protosystolique traduisant la présence d’une sténose valvulaire sur l’un des gros vaisseaux, aorte ou artère pulmonaire.
| Il n’y a généralement pas de corrélation entre l’intensité d’un souffle et la gravité de la maladie sous-jacente. |
III Circonstances de découverte
A Symptômes qui font suspecter une cardiopathie
1 Chez le nouveau-né
Il peut s’agir d’une cyanose ou d’une insuffisance cardiaque, voire des deux associées.
2 Chez le nourrisson
Il s’agit des mêmes symptômes, ou de difficultés alimentaires, retard staturo-pondéral, polypnée, infections pulmonaires à répétition, etc.
Les signes d’insuffisance cardiaque chez le nourrisson incluent des symptômes respiratoires (polypnée, tirage, toux) et/ou digestifs (difficultés alimentaires, vomissements postprandiaux, stagnation pondérale ou perte de poids), et peuvent égarer le diagnostic vers une pathologie bronchopulmonaire ou gastro-intestinale.
La cyanose est une coloration bleutée de la peau et des téguments, qui peut être témoin d’une hypoxie, mais peut apparaître aussi en cas d’hypothermie ou hypoglycémie chez le nourrisson. C’est la mesure de la saturation cutanée en oxygène qui permet de diagnostiquer l’hypoxie qui est réfractaire à l’oxygène quand elle est d’origine cardiaque.
3 Chez l’enfant plus grand
On observe les mêmes symptômes que précédemment (mais plus rarement), ou une dyspnée d’effort, une fatigabilité, rarement une syncope ou une douleur thoracique d’effort (obstacle à l’éjection du ventricule gauche : sténose aortique ou cardiomyopathie obstructive). Parfois, il s’agit d’une altération de l’état général avec anorexie, asthénie et douleurs abdominales.
B Anomalies de l’examen clinique cardiovasculaire
• Elles orientent vers une cardiopathie, même en l’absence de symptômes.
• Le plus souvent, c’est un souffle cardiaque découvert à un âge variable ou une anomalie des bruits du cœur.
• Plus rarement, ce peut être l’absence d’un pouls, surtout fémoral qui oriente d’emblée vers une coarctation aortique, ou un trouble du rythme à l’auscultation, etc.
C Symptômes extracardiaques
Les symptômes pouvant faire évoquer une cause cardiologique sont la survenue d’un accident vasculaire cérébral, une fièvre au long cours, une cassure de la courbe de croissance pondérale.
D Contexte particulier faisant suspecter une atteinte cardiaque
Il peut s’agir :
• d’un syndrome polymalformatif nécessitant une échocardiographie systématique lors du bilan, qu’il y ait ou non des symptômes, et qu’il y ait ou non un souffle ;
• d’un contexte de maladie génétique familiale pouvant toucher le cœur ou les gros vaisseaux, comme le syndrome de Marfan ;
• d’un contexte de cardiopathie congénitale familiale dans la famille proche (apparentés du 1er degré).
![]() Les syndromes chromosomiques et génétiques associés le plus fréquemment aux cardiopathies congénitales comportent : la trisomie 21, la microdélétion 22q11 (syndrome de Digeorge), le syndrome de Turner (45, X0), le syndrome de Williams Beuren (microdélétion du chromosome 7), le syndrome de Noonan, le syndrome CHARGE [Coloboma, Heart defect, Atresia choanae, Retarded growth and development, Genital hypoplasia, Ear anomalies/deafness], le syndrome de Marfan.
Les syndromes chromosomiques et génétiques associés le plus fréquemment aux cardiopathies congénitales comportent : la trisomie 21, la microdélétion 22q11 (syndrome de Digeorge), le syndrome de Turner (45, X0), le syndrome de Williams Beuren (microdélétion du chromosome 7), le syndrome de Noonan, le syndrome CHARGE [Coloboma, Heart defect, Atresia choanae, Retarded growth and development, Genital hypoplasia, Ear anomalies/deafness], le syndrome de Marfan.
| Dans ces circonstances, il faut adresser l’enfant au cardiopédiatre. |
Il pratique un examen clinique, un ECG avec éventuellement radiographie de thorax et une échocardiographie doppler qui conduisent à :
• l’arrêt des investigations : absence de cardiopathie, souffle innocent, cardiopathie ne nécessitant qu’une surveillance dans l’immédiat ;
• la découverte d’une cardiopathie ne nécessitant qu’une surveillance dans l’immédiat ;
• l’indication d’autres examens (Holter, épreuve d’effort, IRM cardiaque ou scanner multibarrette) ;
• un cathétérisme dans l’optique d’une chirurgie ou d’un acte de cathétérisme interventionnel ;
• l’indication de geste chirurgical d’emblée sur les seules données de l’échographie.
IV Clinique et examens complémentaires
A Signes fonctionnels
• ![]() Ils sont souvent absents : le souffle est une découverte fortuite au cours d’un examen clinique systématique.
Ils sont souvent absents : le souffle est une découverte fortuite au cours d’un examen clinique systématique.
• La dyspnée d’effort est le symptôme le plus commun.
• Les malaises sont un motif de consultation fréquent chez l’enfant. Ils sont assez rarement d’origine cardiaque. Chez le petit nourrisson, il peut s’agir de spasmes du sanglot ; chez l’enfant plus grand et l’adolescent, les malaises d’origine vagale sont communs. Les syncopes d’effort des obstacles aortiques congénitaux sont rares. Les syncopes du BAV congénital ou des canalopathies congénitales (syndrome du QT long congénital, syndrome de Brugada, etc.) sont diagnostiquées par l’ECG et le Holter.
• Les douleurs thoraciques sont exceptionnellement d’origine cardiaque chez l’enfant, contrairement à l’adulte
B Caractéristiques du souffle
Comme chez l’adulte, il faut préciser :
• le temps du souffle, systolique, diastolique, systolodiastolique ou continu ; double souffle, systolique et diastolique, différent du précédent :
– sa durée pour un souffle systolique (souffle éjectionnel ou de régurgitation),
– son intensité sur une échelle de 1 à 6 sur 6,
– son caractère frémissant ou non,
– sa topographie sur le thorax (foyer d’auscultation : foyers pulmonaire, aortique, mitral ou tricuspidien, mais aussi sous-claviculaire gauche et au niveau de la fontanelle antérieure pour les nourrissons),
– ses irradiations : dans le dos, en écharpe de la base à l’apex, en rayon de roue au niveau de tout le précordium,
– sa variabilité : c’est une caractéristique très importante à évaluer, en fonction de la respiration (inspiration, expiration), de la position (couché, assis, debout), de la compression vasculaire (carotide ou jugulaire) ;
• les modifications éventuelles des bruits du cœur associées (dédoublement fixe ou variable du 2e bruit, augmentation d’intensité du 2e bruit).
Ces caractéristiques orientent déjà assez facilement le diagnostic :
• un souffle variable dans le temps et avec la position est pratiquement toujours innocent, mais ce caractère variable des souffles anorganiques est inconstant ;
• les souffles innocents irradient peu. Un souffle bruyant, irradiant largement, est a priori organique ;
• un souffle diastolique ou un double souffle est toujours organique ; les souffles innocents sont presque toujours systoliques, plus rarement systolodiastoliques (souffle « veineux » du cou) ;
• un souffle frémissant est toujours organique ;
• un souffle innocent est toujours bref dans la systole ; un souffle holosystolique, de régurgitation, relève d’une cause organique ;
• un souffle entendu et/ou frémissant dans le cou et en sus-sternal est probablement lié à un obstacle aortique ; un souffle entendu dans le dos évoque un obstacle pulmonaire ; un souffle irradiant dans toutes les directions ou « panradiant » à partir de la région mésocardiaque évoque une communication interventriculaire.
C Signes associés
• La cyanose discrète (SaO2 transcutanée > 80 à 85 %) peut être de diagnostic difficile, même pour un œil averti. Il s’agit d’une coloration bleutée de la peau et des téguments qui peut traduire une hypoxie. Il faut la confirmer par la mesure de la saturation transcutanée en O2 au saturomètre de pouls. La cyanose clinique apparaît quand la saturation en O2 est < 85 %. Elle doit être recherchée au niveau des extrémités (ongles), des lèvres, de la muqueuse buccale. L’hypoxie d’origine cardiaque est réfractaire à l’oxygène (non modifiée par l’administration d’O2 à 100 %), à la différence de l’hypoxie d’origine bronchopulmonaire qui est sensible à l’oxygénothérapie.
• L’insuffisance cardiaque est souvent moins typique chez l’enfant que chez l’adulte. Il est important de savoir reconnaître les signes d’insuffisance cardiaque chez le nourrisson qui incluent des symptômes respiratoires (polypnée, tirage, toux) et/ou digestifs (difficultés alimentaires, vomissements postprandiaux, stagnation pondérale ou perte de poids), et pouvant égarer le diagnostic vers une pathologie bronchopulmonaire ou gastro-intestinale. À l’examen clinique, on retrouve une polypnée de repos, une tachycardie et une hépatomégalie.
• Un retard staturo-pondéral plus ou moins important, lié à des difficultés alimentaires, une mauvaise prise des biberons, avec dyspnée et sueurs, est fréquent dans les larges shunts du nourrisson. La croissance pondérale est souvent altérée par les cardiopathies significatives et est un paramètre important de l’examen clinique.
• On peut noter des anomalies de l’examen physique :
– anomalie de la pression artérielle : une HTA avec absence des pouls fémoraux oriente d’emblée vers une coarctation aortique. La pression artérielle doit être prise avec un brassard pédiatrique adapté à la taille et l’âge de l’enfant, et au membre inférieur autant qu’au membre supérieur ;
– la palpation des pouls recherche leur présence et leur amplitude comparativement entre les membres supérieurs (pouls huméraux) et inférieurs (pouls fémoraux) ;
– la palpation d’un frémissement précordial ou sus-sternal (thrill) est toujours un signe pathologique ;
– la fréquence cardiaque diminue avec l’âge : un rythme cardiaque rapide au repos peut être témoin d’une insuffisance cardiaque.
• D’autres anomalies de l’auscultation peuvent être associées au souffle :
– DB2 : anormal s’il est fixe et invariable ;
– éclat de B2 : témoin d’une élévation anormale de la pression pulmonaire ;
– clic protosystolique : bruit anormal d’ouverture valvulaire ;
– galop avec B3.
| La présence de l’un quelconque de ces signes suffit à envoyer l’enfant au spécialiste, qui réalisera un ECG, souvent un cliché de thorax et une échocardiographie dans tous les cas. |
D Examens complémentaires
1 Radiographie de thorax
• ![]() Une cardiomégalie oriente vers une cardiopathie, sans qu’il soit possible d’en préciser la nature, malformative ou plus rarement cardiomyopathie ou myocardite aiguë. Il faut se méfier des « fausses cardiomégalies » par superposition de l’image du thymus sur la silhouette cardiaque.
Une cardiomégalie oriente vers une cardiopathie, sans qu’il soit possible d’en préciser la nature, malformative ou plus rarement cardiomyopathie ou myocardite aiguë. Il faut se méfier des « fausses cardiomégalies » par superposition de l’image du thymus sur la silhouette cardiaque.
• Une saillie de l’arc moyen gauche évoque une dilatation du tronc de l’artère pulmonaire et oriente vers un shunt gauche – droite, alors qu’un arc moyen gauche concave évoque une hypoplasie de la voie pulmonaire proximale, comme dans la tétralogie de Fallot.
• Un pédicule vasculaire étroit évoque une anomalie de position des gros vaisseaux.
• Une hypervascularisation pulmonaire est en faveur d’un hyperdébit pulmonaire, donc d’une cardiopathie avec shunt gauche – droite.
• Une hypovascularisation pulmonaire évoque un obstacle sur la voie pulmonaire.
2 Électrocardiogramme
• L’ECG de l’enfant est différent de celui de l’adulte ; il varie avec l’âge, et un ECG doit toujours être interprété en fonction de l’âge de l’enfant.
• La fréquence cardiaque est d’autant plus rapide que l’enfant est jeune.
• L’axe de QRS est plus droit que chez l’adulte, le délai PR est plus court. Les ondes T sont positives en précordiales droites à la naissance et se négativent vers la fin de la 1re semaine ; elles demeurent négatives de V1 à V4 pendant l’enfance.
• L’arythmie sinusale respiratoire est banale chez l’enfant.
• Il est parfois nécessaire d’enregistrer l’ECG de manière différente de l’habitude, en cas de dextrocardie ou de situs inversus.
3 Échocardiogramme doppler
• C’est l’examen clé du diagnostic, qui permet en règle de porter un diagnostic précis. Sa qualité est constamment bonne chez l’enfant, mais sa réalisation est parfois rendue difficile par l’agitation ou l’opposition du patient, etc.
• L’usage d’un appareillage performant, de capteurs pédiatriques spécifiques, la réalisation de l’examen par un opérateur expérimenté, formé au diagnostic des cardiopathies congénitales, qui sont différentes des maladies cardiaques de l’adulte, sont des conditions indispensables à l’obtention d’un diagnostic fiable chez l’enfant.
4 Autres examens paracliniques
Ce sont :
• l’épreuve d’effort, sur tapis roulant chez le petit, ou sur bicyclette ergométrique ;
• le Holter ECG, en cas de troubles du rythme idiopathiques ou postopératoires ;
• l’IRM cardiaque, très performante notamment pour les gros vaisseaux intrathoraciques ;
• le scanner multibarrette qui, à l’inverse de l’IRM, a l’inconvénient d’être un examen irradiant ;
• le cathétérisme cardiaque, dont les indications sont limitées chez l’enfant pour le diagnostic. L’examen est généralement réalisé sous anesthésie générale avant 10 ans. Il est réservé au bilan préopératoire des cardiopathies congénitales complexes, ou alors à visée thérapeutique en cathétérisme interventionnel.
V Principales cardiopathies rencontrées en fonction de l’âge
A Chez le nouveau-né (de la naissance à la fin du 2e mois)
1 Souffle isolé chez un nouveau-né
Un souffle noté en période néonatale, même si l’enfant est asymptomatique, est toujours potentiellement pathologique.
Il faut réaliser :
• un examen clinique complet ;
• un ECG ;
• une radiographie pulmonaire de face ;
• une échographie cardiaque systématique.
2 Cardiopathies avec insuffisance cardiaque
• La coarctation préductale (c’est-à-dire située en amont de l’émergence du canal artériel, ou ductus arteriosus) ou sténose de l’isthme de l’aorte est la forme grave de la coarctation aortique, symptomatique dès les premiers jours de vie, mais les symptômes n’apparaissent qu’au moment de la fermeture du canal artériel. Les pouls fémoraux sont abolis. La chirurgie est urgente (cf. fig. 11.1 et fig. 11.2).
• Les autres causes sont plus rares ou dépistées en anténatal.
Fig. 11.1 ![]() Coarctation aortique préductale du nouveau-né : échocardiographie transthoracique.
Coarctation aortique préductale du nouveau-né : échocardiographie transthoracique.
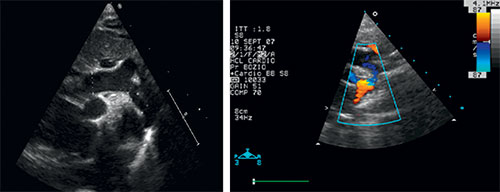
Toute l’aorte thoracique est habituellement visible chez le petit nourrisson par voie sous-claviculaire droite ou sus-sternale. La partie transverse et l’isthme de l’aorte sont très hypoplasiques. L’aorte descendante retrouve un calibre normal en aval de l’implantation du canal artériel. L’artère subclavière gauche s’implante immédiatement en aval de la zone rétrécie.
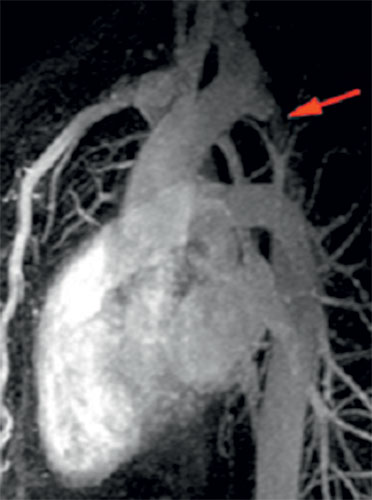
Coarctation préductale typique bien visualisée en IRM (flèche).
3 Cardiopathies avec cyanose
• La transposition des gros vaisseaux est la cause la plus classique de cyanose néonatale. Elle représente le type même de l’urgence cardiologique néonatale. La chirurgie de correction anatomique doit être réalisée dans les 15 premiers jours de vie.
• Il peut aussi s’agir des cardiopathies avec un obstacle significatif sur la voie pulmonaire, pour lesquelles le débit pulmonaire dépend de la persistance du canal artériel (tétralogie de Fallot, rétrécissement pulmonaire critique, atrésie pulmonaire).
• Enfin, les cardiopathies complexes sont fréquentes, très polymorphes (ventricule unique, atrésie tricuspide, truncus arteriosus ou tronc artériel commun, etc.). Elles associent, à des degrés divers, cyanose et défaillance cardiaque suivant les cas (cf. fig. 11.3).
Fig. 11.3 ![]() Ventricule unique : échocardiographie transthoracique, incidence apicale des 4 cavités.
Ventricule unique : échocardiographie transthoracique, incidence apicale des 4 cavités.
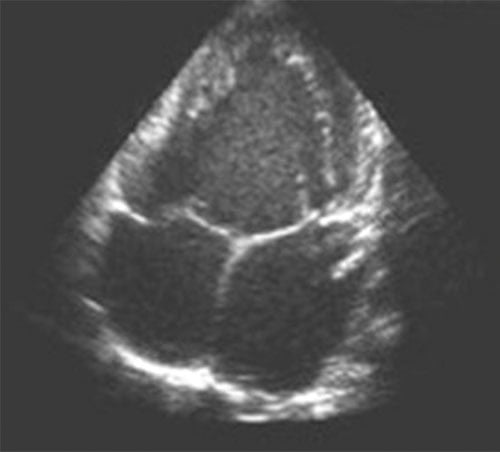
Les deux cavités atriales s’abouchent par des valves atrioventriculaires normales et distinctes, dans une seule et même cavité ventriculaire de laquelle naissent l’aorte et l’artère pulmonaire (non visibles sur cette coupe).
B Chez le nourrisson (de 2 mois à l’âge de la marche)
1 Cardiopathies avec insuffisance cardiaque
Les shunts gauche – droite dominent la scène, ce sont essentiellement :
• la communication interventriculaire (CIV) large (cf. fig. 11.4) ;
• la persistance du canal artériel ;
• le canal atrioventriculaire (chez le trisomique 21).
Il existe un risque d’HTAP irréversible si le shunt est opéré trop tard. Il est donc impératif d’opérer tôt les nourrissons porteurs de larges shunts, surtout de CIV, en général dans la 1re année de vie (cf. fig. 11.5).
Fig. 11.4 ![]() Radiographie du thorax de face d’un nourrisson porteur d’une très large communication interventriculaire.
Radiographie du thorax de face d’un nourrisson porteur d’une très large communication interventriculaire.
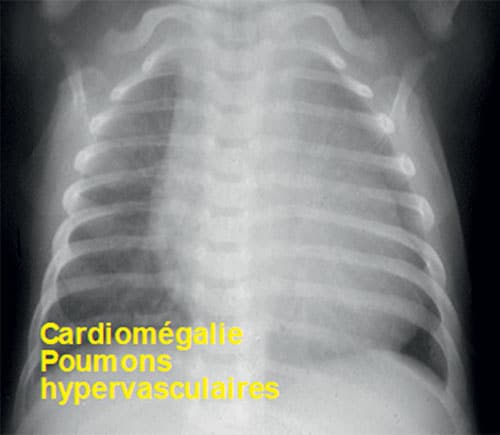
Noter l’importance de la cardiomégalie et de l’hypervascularisation pulmonaire.
Fig. 11.5 ![]() Large communication interventriculaire (CIV) : échocardiographie transthoracique, incidence apicale des 4 cavités.
Large communication interventriculaire (CIV) : échocardiographie transthoracique, incidence apicale des 4 cavités.
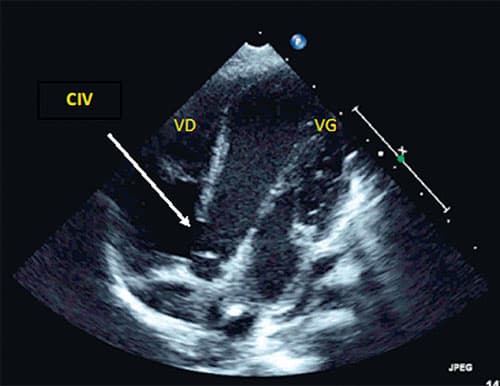
CIV haute, du septum membraneux, de 10,5 mm de diamètre. VD : ventricule droit ; VG : ventricule gauche.
2 Cardiopathies avec cyanose
• La tétralogie de Fallot est la cardiopathie cyanogène la plus fréquente (cf. fig. 11.6). La cyanose est en général retardée dans sa forme régulière, n’apparaissant qu’après quelques semaines ou mois. La correction chirurgicale se fait entre les âges de 6 mois et 1 an.
• Les cardiopathies complexes sont en général déjà diagnostiquées dès la période néonatale, voire en anténatal.
Fig. 11.6 ![]() Tétralogie de Fallot : échocardiographie transthoracique en grand axe parasternal gauche.
Tétralogie de Fallot : échocardiographie transthoracique en grand axe parasternal gauche.
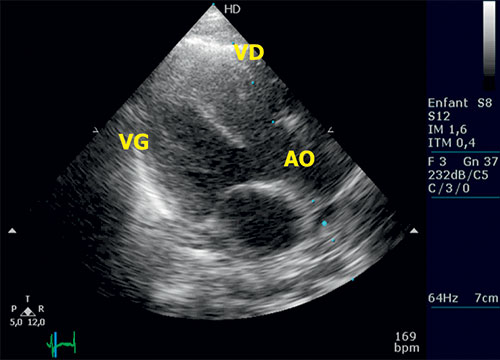
Noter la large CIV (communication interventriculaire) de la partie haute du septum interventriculaire et l’aorte « à cheval » sur le septum, au-dessus de la CIV. AO : aorte ; VD : ventricule droit ; VG : ventricule gauche.
C Dans la deuxième enfance (de 2 à 16 ans) : cardiopathies malformatives
Elles sont rarement dépistées à cet âge, sauf cas particuliers (immigrés récents, problèmes sociaux, etc.).
Il s’agit en général de cardiopathies bien tolérées, telles que communication interatriale (cf. fig. 11.7 et fig. 11.8) ou cardiomyopathie hypertrophique et/ou obstructive, etc.
Fig. 11.7 ![]() Aspect typique de communication interatriale (CIA) de l’adulte au cliché de thorax de face.
Aspect typique de communication interatriale (CIA) de l’adulte au cliché de thorax de face.
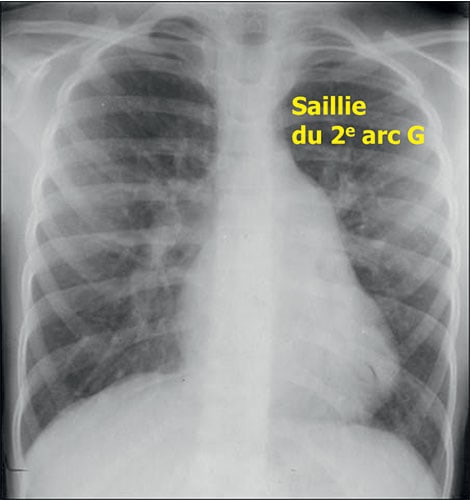
Le cœur est peu augmenté de volume, avec une saillie de l’arc moyen gauche qui traduit la dilatation de l’artère pulmonaire due au shunt. Les poumons sont très hypervascularisés.
Fig. 11.8 ![]() Large communication interatriale (CIA) : échocardiographie transœsophagiennee (ETO).
Large communication interatriale (CIA) : échocardiographie transœsophagiennee (ETO).
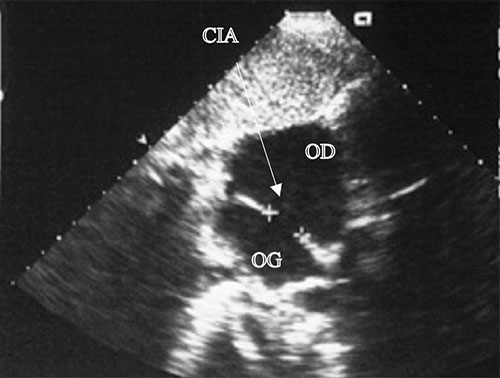
Les CIA de l’adulte, mêmes larges comme celle-ci qui mesure 23 mm de diamètre, sont souvent mal visibles en ETT et nécessitent souvent pour leur visualisation le recours à l’échographie transthoracique (ETO). De surcroît, l’ETO est indispensable pour préciser la topographie et le diamètre exacts de la CIA, afin de déterminer si une fermeture par ombrelle percutanée est possible, ou s’il faut recourir à la chirurgie. OD : oreillette droite ; OG : oreillette gauche.
VI Les souffles anorganiques (ou fonctionnels ou « innocents »)
• ![]() Ils sont fréquents, puisqu’on estime qu’à un moment donné de l’enfance, ils concernent un tiers à la moitié des enfants. Ils sont présents surtout chez l’enfant d’âge scolaire, mais rarement chez le nourrisson et le nouveau-né.
Ils sont fréquents, puisqu’on estime qu’à un moment donné de l’enfance, ils concernent un tiers à la moitié des enfants. Ils sont présents surtout chez l’enfant d’âge scolaire, mais rarement chez le nourrisson et le nouveau-né.
• Ces souffles n’ont aucun substrat organique. Le cœur est parfaitement sain. Ils disparaîtront avec l’âge, mais peuvent parfois être encore entendus chez de jeunes adultes.
• Les souffles innocents ont pour caractéristiques d’être :
– asymptomatiques ;
– systoliques (jamais diastoliques) ou parfois continus ;
– proto- ou mésosystoliques (jamais télésystoliques) ;
– éjectionnels, généralement brefs (1er tiers de la systole) ;
– de faible intensité, < 3/6 ;
– souvent d’intensité variable avec la position ;
– doux, parfois musicaux ;
– sans irradiation ni frémissement.
• Ils ne s’accompagnent pas de modification de B1 et B2 (DB2 variable possible), ni de modifications du reste de l’examen clinique (pouls fémoraux perçus, PA normale, etc.).
• Ils sont parfois continus, systolodiastoliques, en cas de souffle veineux du cou.
• ![]() On peut décrire six types de souffle anorganique (cf. tableau 11.1) :
On peut décrire six types de souffle anorganique (cf. tableau 11.1) :
– souffle musical ou vibratoire : bref et piaulant ;
– souffle pulmonaire : maximal au foyer pulmonaire, avec DB2 variable ;
– souffle carotidien : disparaissant à la compression carotidienne ;
– souffle veineux (« hum » veineux) : continu, disparaissant à la compression veineuse jugulaire ;
– souffle de branche pulmonaire ;
– souffle cardiorespiratoire (qui varie avec la respiration).
• ![]() Le cœur est normal à la radiographie et à l’ECG.
Le cœur est normal à la radiographie et à l’ECG.
• Certaines circonstances favorisent le souffle innocent :
– toutes les causes d’augmentation du débit cardiaque (fièvre, effort, émotion, anémie, hyperthyroïdie) ;
– certaines anomalies morphologiques : syndrome du « dos droit » ou du « dos plat », thorax en entonnoir, scolioses, etc.
• L’échocardiographie peut être pratiquée en cas de doute.
• Aucune thérapeutique, ou surveillance, ou restriction d’activité, n’est justifiée, et ces enfants peuvent mener une vie strictement normale, puisqu’ils ne sont pas malades. Tous les sports sont autorisés, y compris en compétition. Il est inutile de revoir l’enfant périodiquement en consultation.
• Il est important de formuler une conclusion ferme et précise dès le premier examen, afin de rassurer la famille et l’enfant, inquiets du « souffle au cœur ».
Tableau 11.1 ![]() Les différents types de souffle anorganique fonctionnel.
Les différents types de souffle anorganique fonctionnel.
| Type | Cycle cardiaque | Timbre | Localisation | Caractéristique |
|---|---|---|---|---|
| Souffle musical ou vibratoire | Systolique | Éjectionnel | Endapex | Bref, piaulant |
| Souffle pulmonaire | Systolique | Éjectionnel | Foyer pulmonaire | B2 normal ou dédoublement variable |
| Souffle carotidien | Systolique | Éjectionnel | Base du cou | Diminué par la compression carotidienne |
| Souffle veineux (« hum » veineux) |
Continu | Doux | Sous-claviculaire | Diminué par la compression jugulaire |
| Souffle de branche pulmonaire | Systolique | Éjectionnel | Foyer pulmonaire, précordium et aisselles | Nouveau-né avant 3 mois, disparaît après l’âge de 4 à 6 mois |
| Souffle cardiorespiratoire | Protosystolique | Éjectionnel | Endapex | Variation respiratoire : disparaît en expiration |
Points-clés
| • • Dans les pays occidentaux, les cardiopathies organiques de l’enfant sont pratiquement toujours liées à des malformations congénitales, les valvulopathies rhumatismales ayant disparu. Il existe également quelques cas, rares, de cardiomyopathie hypertrophique ou dilatée. • Les signes d’appel sont les suivants : cyanose ou défaillance cardiaque chez le nouveau-né, plus rarement chez le nourrisson, dyspnée, insuffisance cardiaque, difficultés de croissance dans la 2e enfance, malaises, etc. Souvent, c’est la découverte d’un souffle asymptomatique qui motive la consultation. • Les syndromes polymalformatifs, à caryotype normal ou anormal, s’accompagnent fréquemment de malformations cardiovasculaires, qui doivent être recherchées systématiquement dans ces contextes. • Il existe des particularités de l’auscultation de l’enfant : tachycardie sinusale, arythmie sinusale respiratoire, dédoublement variable du B2, B3 fréquent. • Il n’y a pas toujours de parallélisme entre l’intensité d’un souffle et la gravité de la cardiopathie. Une cardiopathie grave, engageant le pronostic vital, peut ne pas s’accompagner de souffle. À l’inverse, certaines cardiopathies mineures, comme les petites communications interventriculaires, peuvent générer des souffles intenses. • • L’échocardiographie transthoracique est l’examen clé du diagnostic. Elle est très performante chez l’enfant mais nécessite un matériel adapté et un opérateur formé à la cardiologie pédiatrique. Elle permet de limiter les indications du cathétérisme, qui est surtout fait à visée interventionnelle de nos jours. • D’autres examens peuvent être indiqués : Holter ECG, épreuve d’effort dans la 2e enfance, imagerie en coupes par IRM ou scanner. • En période néonatale, la coarctation aortique préductale, la transposition des gros vaisseaux et les malformations complexes sont les cardiopathies chirurgicales les plus fréquentes, mais les petites CIV du nouveau-né sont les cardiopathies bénignes les plus répandues. • Chez le nourrisson, les shunts gauche – droite sont les malformations les plus communes, surtout les CIV. La cardiopathie cyanogène la plus courante est la tétralogie de Fallot, en général diagnostiquée à la naissance du fait du souffle, ou en anténatal, mais la cyanose n’apparaît en général qu’après plusieurs semaines ou mois de vie. • |
Notions indispensables et inacceptables
Notions indispensables
• Connaître les particularités de l’auscultation cardiaque de l’enfant.
• Connaître les caractéristiques de l’examen cardiovasculaire de l’enfant.
• Connaître les circonstances de découverte d’une cardiopathie chez l’enfant et les signes cliniques qui orientent vers ce diagnostic : cyanose ou défaillance cardiaque chez le nouveau-né, plus rarement chez le nourrisson, dyspnée, insuffisance cardiaque, difficultés de croissance dans la 2e enfance, malaises. Souvent, c’est la découverte d’un souffle asymptomatique qui motive la consultation.
• Connaître les caractéristiques des souffles innocents, et leurs différents types.
Notions inacceptables
• Méconnaître un souffle cardiaque en période néonatale qui, même si l’enfant est asymptomatique, est toujours potentiellement pathologique.
• Ne pas adresser l’enfant à un cardiopédiatre en cas de cyanose, insuffisance cardiaque, retard staturopondéral non expliquée, HTA, anomalie des pouls fémoraux, frémissement précordial, dédoublement fixe du B2, éclat de B2, clic protosystolique ou galop.
Réflexes transversalité
• Item 53 – Retard de croissance staturo-pondérale.
• Item 152 – Endocardite infectieuse.
• Item 224 – Hypertension artérielle de l’adulte et de l’enfant.
• Item 233 – Valvulopathies.
Partagez cette publication
Written by : SFC
Plus de publications de la SFC

CARDIOLOGIE PÉDIATRIQUE Right Heart Diastology, Where Are We Now? | Lire l'article Circulation Research [...]

CARDIOLOGIE PÉDIATRIQUE 📌 À LA UNE : Right Heart Diastology, Where Are We Now? [...]


